体外受精はどういうときにするのか(申し訳ありません、当院では2021年に体外受精を中止しました)
体外授精は不妊治療の最終手段のような感じがします。精子と卵子を採取して培養液という特殊な溶液中で混ぜておきますと、精子は勝手に泳いで卵子の周りに集まって、そのうちの1匹が卵子の中に浸入して受精します。この受精卵(胚と言う)は、そのまま培養しておくと分割していきます。2-3回分割して4細胞から8細胞になったところで子宮内に戻します。たくさん戻せば妊娠率は高くなりますが、産婦人科学会で多胎妊娠を予防するために2個までしか戻してはいけないと制限しています。
体外受精はどのような人に行うかと言うと、一番は卵管が詰まってしまっている人です。卵管が詰まっている場合はそのままでは妊娠しませんので手術して卵管の形成術を行うか、体外受精をするかということになります。どちらを選ぶかは卵管の詰まり方などで人それぞれですので一概には言えません、体外受精を選択する場合も多いと思います。
次に精子数が少ない場合も体外受精の対象になりますが、実は通常の体外受精ではそこそこ運動している精子数がないと受精しないのです。運動している精子数が500万を切ると受精しにくくなります、人工授精なら1000万程度はほしいところです。通常のタイミング法なら2000万匹程度でしょうか。ただこれは運動精子数です、濃度ではありません、精液量に濃度をかけて、さらに運動率をかけた数字です。量が2mlで、濃度が1500万/mlで、運動率50%なら 2(ml)x1500(万/ml)x0.5(50%)=1500万運動精子になります。
運動している精子が極端に少なければ顕微授精をすることになります。当院では顕微授精はやってません、どれくらい以下なら顕微授精かというと、運動精子が500万以下だと、通常の体外受精では受精しにくくなりますしもちろん人工授精やタイミング法ではなおさらです、ただ数は少なくても元気に運動している精子(直進運動精子と言います)がいるなら結構少なくてもちゃんと受精します。元気な精子が100万匹いるなら何とか通常の体外受精ができると思いますが、実際はそれだけ運動精子が少ない場合は、あまり元気な精子がいないことが多く、1mlあたりの運動精子数が1000万匹を切るとたいがいは、活発に動く精子はかなり少ない印象です。となると1000万匹を切ると顕微授精の可能性が出てくることになります。
あとはなかなか妊娠しない長期不妊や原因不明不妊などが体外受精の対象になります。実際にはこの原因不明不妊が最も多いのではないかと思います。
最後は高齢不妊です、40歳を超えてくると1ヶ月1か月が貴重になります、そうするとどうしても体外受精は選択肢となります。
実際の体外受精の方法
排卵誘発
体外受精では採卵できた卵が全部受精するとは限らず、しかも良好に分割するとなるとさらに減少します。過排卵刺激をしてできれば10個程度の卵を採るのが良いと思いますが、5個以上あればいいでしょう。2-3個ではもしかすると戻せる胚が育たない可能性があります。
それで排卵誘発法ですが、オーソドックスにはショート法というのが一番普通かなと思います。さらにロング法や、アンタゴニストを使う方法などがあり、この辺りはほかの体外受精の専門病院のホームページにかなり詳しく書いてありますので、そちらを参考にしてもらったがよいでしょう、当院では主にショート法でやります。
OHSS(卵巣過剰刺激症候群)になりやすい人は(もしくはなった人は)ロング法でやります。アンタゴニストは値段が高いので使ったことはありません。当院ではふつうは誘発を始める前に10日間ほどホルモン剤を飲んでもらいます、飲み終わると生理になりますので、その1-2日目からブセレキュア(ブセレリン、スプレキュアのジェネリックです)の点鼻薬を開始します、そして注射を毎日打って卵胞を育てます。ブセレキュアは刺激で大きくなった卵胞が勝手に排卵するのを阻止する作用があります。
採卵
超音波検査で卵胞の発育を見ていきますが、直径が15-20mmの卵胞が必要な数できたら、hCGという注射を打ちます。これは脳から出るLHというホルモンによく似ていてこの注射により排卵のスイッチが入ります。この注射の30-36時間後に採卵するということになります。経験的には誘発剤の注射をあまり長く打つと卵胞は大きくなって数も増えますが、30㎜を超えた卵胞からはなぜか卵が取れないことが多いです、採卵の時には必ず1回温生理食塩水で洗浄(フラッシュともいう)をするので、卵の採り漏れは少ないはずですが、大きすぎる卵胞からはなぜか採れません、しかし長く注射をするとそれより小さい卵胞がたくさんできるのでトータルでは長く打ったほうがよく卵が取れます。
採卵は経腟超音波で卵巣を見ながら細長い注射器の針で卵巣を刺して卵胞液と一緒に卵を採取します。そのままでは痛いので、ふつうは麻酔をして採卵します。日帰りでできますので入院の必要はありません。採卵の時に注意しなければならないのは、針で腸を傷つけたり、大きな血管を傷つけないようにするということです。
培養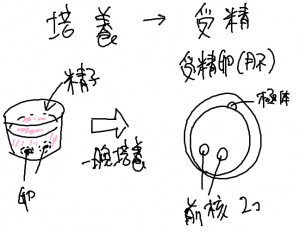
採取した卵はしばらく培養液中で培養します。2-3時間培養(前培養という)したら精子と混ぜます。こうして一晩おくと精子は勝手に卵と受精します。受精したかどうかを翌日の午前中までに確認します。受精した直後の卵には(これを胚と言います)核が2個見えます。卵由来の核と精子由来の核の二つです(正しくは雄性前核と雌性前核と言います、どっちがどっちかはわかりませんからどちらも前核です)。もし3個あれば多精子受精と言って一つの卵に2個の精子が受精しています、これは双子とは全く別でこれは子宮内に戻すことはできません。正常な2個の核はしばらくすると融合して1個の核になります。
胚移植(戻し)
受精した胚をさらにもう1日培養すると分割していきます。この4-8細胞に分割した胚を子宮内に移植することになります。子宮内に移植することをしばしば戻(もど)すと言います。ET(Embryo Transfer)とも言います。戻しは特に麻酔などは行いませんが、戻した後は1時間ほど安静にしてもらいます。戻しの時に重要なのが、おなかの上からエコーを当てて移植チューブの先を見ながら子宮に入れていきます、このとき膀胱に尿が溜まってないとエコーが見づらいので、戻しの3時間前から排尿禁止です。すると戻した後に尿意を我慢できなくなる方がいます、でも動かないがよい(かどうかはよくわかりませんが、習慣として動かないでいてもらってます)ので、何とか30分くらいは我慢してもらっています。これが一番つらかったという人もいます。
黄体補充
戻したら一般的には黄体補充をします、数日おきにhCGの注射をしたり、黄体ホルモンの腟座薬を1日に2-3回入れたりといろいろあるようですが特に効果があるとは思いません。当院ではプレマリンとデュファストンというホルモン剤を飲んでもらいます。プロゲデポーという痛い注射も戻した日に打ちます。それだけです。後は祈ります。2週間後に妊娠検査をします。もし出血していても必ず検査しますので来院して下さい。
胚凍結
余剰胚ができたときは凍らせて保存することができます。原理的には何年でも保存可能です。凍結の方法には緩慢凍結法と急速凍結法があり、初期胚(2分割とか4分割、8分割程度の1-2日培養した胚)には緩慢凍結法がよいと一般には言われていましたが、最近は初期胚でも急速凍結法で凍らせる技術があるようです。僕は昔から緩慢凍結法しかやったことがありません、急速凍結法は長期培養した場合の胚盤胞の凍結に向いているようですが、当院では長期培養はしないので、緩慢凍結法しかしてません。緩慢凍結法はその名のとおり時間がかかります、1時間ほどかけてマイナス35度にして(機械で)それを液体窒素のタンクの中に入れます、前後の処理を入れると2時間はかかります。結構大変です。急速凍結のほうが当然早いです(いきなり液体窒素に入れてしまいます)が、1個ずつ凍結するので凍結する胚が増えると時間かかるようですね(1個の処理に10分ほどかかるようです、よく知りませんが)、緩慢凍結なら1個でも10個でもほとんど変わりません、まとめて凍結しますので。ですから1個でも10個でも値段は一緒です。凍結した胚は液体窒素から出せば溶けて元に戻ります。99%以上は元に戻ります。限りなく100%に近いとは思いますが、100%と言い切る自信はありません、すみません。
凍結胚(融解胚)移植
凍らせた胚を溶かして子宮に戻すときは、自然周期で戻す方法や、排卵誘発周期に戻したり、もしくはホルモン剤を飲んだり、ホルモン剤の貼り薬を貼ったりして内膜を作って戻したりする方法があります。自然周期で戻せれば一番簡単です、次は誘発周期です、どちらも通常のタイミング法のように排卵を確認していきます、排卵した後2日ほどして融解胚を戻します(初期胚の場合です。長期培養の場合はそれに見合った時期に戻すことになります)。ホルモン剤で内膜を作る周期はまずエストロゲン剤を飲んだり貼ったりして、内膜を10㎜までもっていきます、そしたら黄体ホルモンを併用するようにして、初期胚の場合は2日目に戻します。そのあとの黄体補充は自然周期や誘発周期ならデュファストンを飲む程度です、やはり戻した日にプロゲデポーを打ちます、ホルモン剤周期ならそのままエストロゲン剤とプロゲステロン剤を飲んだり貼ったりを続けます。どの辺まで続けるかですが、妊娠した場合は以前は胎嚢ができればもうやめていました。しかし最近は黄体ホルモン値を調べながら補充していく方法が主流のようですが、当院では心拍確認できたら終了としています。